Proceso de Atención de Enfermería (PAE)
Escrito por: José María Vázquez Chozas
septiembre 28, 2022

El Proceso de Atención de Enfermería (PAE) se configura como la estructura esencial para la práctica enfermera, proporcionando un marco orientador en la planificación de cuidados a pacientes. Abarcando diversas etapas, desde la evaluación inicial hasta la valoración final de los resultados, cada fase del PAE desempeña un papel vital.
En este análisis exhaustivo, exploraremos los distintos aspectos del Proceso de Atención de Enfermería. Desentrañaremos la esencia del PAE, destacando sus características y objetivos fundamentales.
Adentrándonos en las fases del proceso, desde la valoración hasta la evaluación, examinaremos cada componente con detalle. Además, exploraremos los diferentes tipos de actividades involucradas en el PAE, desde las autónomas hasta las derivadas y de soporte.
Si deseas ampliar tu comprensión sobre el PAE y sumergirte en una visión completa de sus fases, te invitamos a explorar nuestro artículo específico sobre Fases del PAE. Además, para una comprensión detallada de los Planes de Cuidados en Enfermería, te recomendamos visitar nuestro artículo Planes de Cuidados en Enfermería.
¿Qué es el Proceso de Atención de Enfermería (PAE)?
El Proceso de Atención de Enfermería (PAE) es un método sistemático utilizado por los profesionales de enfermería para brindar cuidados de alta calidad a sus pacientes.
El PAE es esencial en el ámbito de la enfermería, ya que facilita el trabajo del profesional y permite a los enfermeros identificar las necesidades de sus pacientes y proporcionar un cuidado individualizado y holístico.
Además, este proceso ayuda a los enfermeros a establecer objetivos y planes de cuidado claros y efectivos, lo que mejora significativamente la calidad de la atención que se brinda.
El Proceso de Atención de Enfermería (PAE) es la aplicación del método científico en la práctica asistencial que nos permite a los profesionales prestar los cuidados que demandan el paciente, la familia y la comunidad de una forma estructurada, homogénea, lógica y sistemática.
Es un método sistemático y organizado para administrar cuidados individualizados, de acuerdo con el enfoque básico de que cada persona o grupo de ellas responde de forma distinta ante una alteración real o potencial de la salud.
Se considera el PAE en Enfermería como la base del ejercicio de nuestra profesión ya que es la aplicación del método científico a la práctica enfermera, el método por el que se aplican los conocimientos a la práctica profesional.
Características del PAE
- Tiene validez universal: El proceso de atención de enfermería es una metodología que se puede aplicar a cualquier paciente, independientemente de su edad, género, condición médica o ubicación geográfica.
- Utiliza una terminología comprensible para todos los profesionales sanitarios: El proceso de atención de enfermería utiliza un lenguaje técnico y científico que es comprensible por todos los profesionales sanitarios que trabajan en un equipo de atención sanitaria.
- Está centrado en el paciente marcando una relación directa entre éste y el profesional: El proceso de atención de enfermería está diseñado para enfocarse en las necesidades y problemas de cada paciente individualmente.
- Está orientado y planeado hacia la búsqueda de soluciones y con una meta clara: El proceso de atención de enfermería se basa en la identificación de problemas y necesidades del paciente y en la planificación de intervenciones específicas para resolverlos.
- Consta de cinco etapas cíclicas: El proceso de atención de enfermería consta de cinco etapas cíclicas: valoración, diagnóstico, planificación, implementación y evaluación.
- Es un proceso sistemático y estructurado que requiere habilidades y conocimientos específicos por parte del enfermero.
- Es flexible y adaptable a las necesidades individuales del paciente y su evolución a lo largo del tiempo.
- Se basa en la recopilación y análisis de datos objetivos y subjetivos para identificar las necesidades y problemas de cada paciente.
- Incorpora la evaluación y documentación constante de los resultados de la atención de enfermería y las intervenciones realizadas.
- Promueve la participación activa del paciente y su familia en la toma de decisiones relacionadas con su cuidado y tratamiento.
- Puede ser utilizado en cualquier entorno de atención de salud, ya sea hospitalario, ambulatorio o domiciliario.
Objetivos del PAE
El objetivo principal del PAE es brindar atención de alta calidad y centrada en el paciente.
Para ello, los enfermeros deben realizar una evaluación exhaustiva del paciente y sus necesidades, y luego utilizar esa información para desarrollar un plan de cuidado individualizado que aborde las necesidades únicas de cada paciente.
Algunos de los objetivos del Proceso de atención de enfermería (PAE) son:
- Proporcionar una atención de enfermería individualizada y personalizada al paciente.
- Identificar y evaluar las necesidades del paciente para proporcionar cuidados adecuados y efectivos.
- Ayudar al personal de enfermería a organizar y planificar sus cuidados, asegurando una gestión eficiente del tiempo y los recursos.
- Promover la colaboración y la comunicación entre el personal de enfermería y otros profesionales de la salud.
- Fomentar el desarrollo profesional y la actualización de conocimientos del personal de enfermería.
- Evaluar la eficacia de los cuidados de enfermería y realizar cambios según sea necesario para mejorar la atención al paciente.
- Favorece que los cuidados de enfermería se realicen de manera dinámica, deliberada, consciente, ordenada y sistematizada.
- Traza objetivos y actividades que se pueden evaluar.
- Mantiene una investigación constante sobre los cuidados.
- Desarrolla una base de conocimientos propia, para conseguir una autonomía para la enfermería y un reconocimiento social.
Habilidades para desarrollar un PAE en Enfermería
El proceso enfermero implica habilidades que un profesional de enfermería debe poseer cuando él o ella tenga que comenzar la fase inicial del proceso.
Tener estas habilidades contribuye a la mejora de la atención del profesional de enfermería al cuidado de la salud del paciente, incluyendo el nivel de salud del mismo, o su estado de salud.
Estas son algunas de la habilidades con las que debe contar la enfermera para elaborar el PAE:
- Habilidades de observación y análisis para recopilar información relevante sobre el estado del paciente.
- Habilidades de comunicación efectiva para interactuar con el paciente y otros miembros del equipo de atención médica.
- Habilidades de organización y planificación para establecer prioridades y diseñar un plan de atención adecuado.
- Habilidades de resolución de problemas para encontrar soluciones efectivas a los problemas de salud del paciente.
- Habilidades cognitivas o intelectuales: se refieren a la capacidad de análisis, síntesis, razonamiento lógico, creatividad y toma de decisiones.
- Habilidades interpersonales: se refieren a la capacidad de comunicación efectiva, empatía, trabajo en equipo, liderazgo y resolución de conflictos.
- Habilidades técnicas: se refieren a la capacidad de aplicar conocimientos y destrezas técnicas en la ejecución de tareas específicas, como la realización de procedimientos y técnicas de enfermería, la administración de medicamentos, entre otros.
Con habilidades precisas y una comprensión profunda, los enfermeros guían el Proceso de Atención de Enfermería (PAE) para ofrecer cuidados personalizados y efectivos a cada paciente.
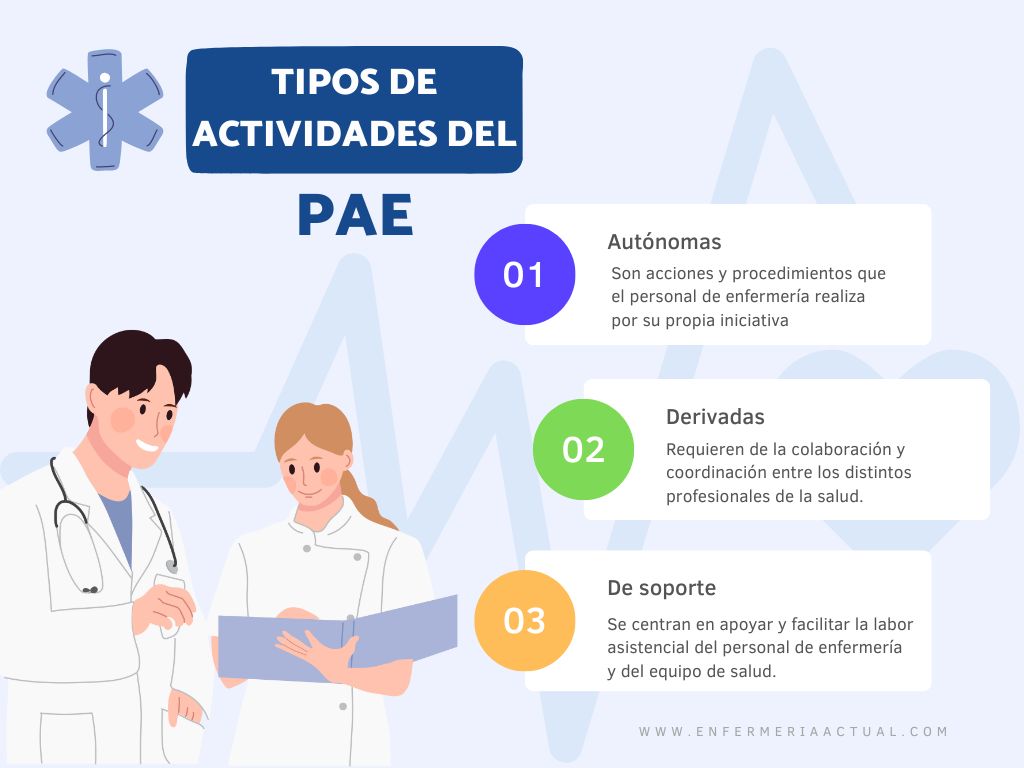
Tipos de Actividades del PAE
Dentro del Proceso de Atención de Enfermería (PAE), las actividades son un elemento clave en la planificación y ejecución del cuidado de enfermería.
Las actividades se refieren a las intervenciones específicas que los profesionales de enfermería realizan para abordar las necesidades de cuidado identificadas en el paciente.
Protocolizar las técnicas y las actividades de enfermería nos resultará de interés para unificar aquellos criterios de actuación que nos servirán de base en el momento de desarrollar los Planes de Cuidado.
Las actividades en el PAE tienen varias funciones, entre las cuales se destacan:
- Contribuir al logro de los objetivos del plan de cuidados: Las actividades están diseñadas para abordar las necesidades específicas de cuidado identificadas en el paciente, y su objetivo principal es ayudar a alcanzar las metas del plan de cuidado.
- Facilitar la coordinación del cuidado: Las actividades son una herramienta para coordinar y comunicar el cuidado entre los miembros del equipo de enfermería. Cada actividad está diseñada para ser realizada por un miembro específico del equipo, lo que asegura que el cuidado esté bien coordinado y se eviten duplicidades o conflictos.
- Proporcionar información sobre el estado del paciente: Las actividades realizadas y su efecto en el paciente pueden proporcionar información valiosa sobre el estado de salud del paciente y la efectividad del plan de cuidado. Esta información puede ser utilizada para hacer ajustes en el plan de cuidados, si es necesario.
- Fomentar la participación activa del paciente en su cuidado: Algunas actividades pueden requerir la participación activa del paciente, lo que puede ayudar a fomentar su involucramiento en su propio cuidado y empoderamiento en la toma de decisiones sobre su salud.
Las actividades se pueden clasificar en tres grupos:
1. Actividades autónomas
Las actividades autónomas en el marco del PAE son aquellas que forman parte de la intervención de enfermería y que están incluidas en el diagnóstico y tratamiento de enfermería.
Estas actividades son independientes y están bajo la responsabilidad directa de la enfermera.
En otras palabras, son acciones y procedimientos que el personal de enfermería realiza por su propia iniciativa y sin necesidad de la orden de un médico u otro profesional de la salud.
Estas actividades se basan en conocimientos científicos y técnicos propios de la enfermería y se realizan de forma sistemática y planificada para lograr los objetivos de los cuidados.
Algunos ejemplos de actividades autónomas pueden ser:
- La evaluación de signos vitales
- La administración de medicamentos prescritos por un médico
- La aplicación de técnicas de curación de heridas
- El manejo de sondas
- La realización de técnicas de movilización y posicionamiento
Las actividades autónomas son una parte importante del PAE ya que permiten a la enfermera aplicar su juicio clínico y habilidades técnicas para ofrecer una atención de calidad y centrada en las necesidades individuales del paciente.
2. Actividades Derivadas
Las actividades derivadas son aquellas que la enfermera realiza a demanda de otros profesionales, como el médico o el fisioterapeuta.
Estas actividades están relacionadas con la implementación del tratamiento médico y requieren de la colaboración y coordinación entre los distintos profesionales de la salud.
En el contexto del PAE, la enfermera puede recibir solicitudes para realizar actividades como la administración de medicamentos prescritos por el médico, la realización de curas o la monitorización de signos vitales en el paciente.
Es importante que la enfermera tenga conocimientos y habilidades suficientes para llevar a cabo estas actividades derivadas de manera segura y efectiva, y que mantenga una comunicación fluida con el resto del equipo de salud para asegurar una atención coordinada y de calidad al paciente.
3. Actividades de Soporte
Las actividades de soporte en el PAE se refieren a aquellas acciones que no están directamente relacionadas con la atención directa al paciente, sino que se centran en apoyar y facilitar la labor asistencial del personal de enfermería y del equipo de salud en general.
Algunos ejemplos de actividades de soporte pueden incluir:
- Mantenimiento y gestión de los materiales y equipos de enfermería: Asegurarse de que los materiales y equipos necesarios para la atención del paciente estén disponibles, estén en buen estado y sean adecuados para su uso.
- Administración de medicamentos: Preparación y administración de medicamentos según prescripción médica.
- Comunicación y colaboración interprofesional: Coordinación y colaboración con otros profesionales de la salud, como médicos, terapeutas y trabajadores sociales, para asegurar una atención integral al paciente.
- Documentación y registro: Mantenimiento y actualización de los registros médicos y de enfermería, incluyendo las anotaciones pertinentes sobre la evolución y los cuidados del paciente.
- Educación y apoyo al paciente y a su familia: Proporcionar información clara y comprensible sobre la enfermedad y los tratamientos, así como apoyo emocional y psicológico.
Evolución de los cuidados de enfermería
A lo largo de la historia, la evolución de los cuidados de enfermería ha sido notable, transformándose desde una percepción inicial como un arte hasta el establecimiento de un sólido marco conceptual propio.
Esta transformación ha sido impulsada por una serie de factores, incluyendo avances en la comprensión médica, cambios en la tecnología y la creciente demanda de atención de calidad.
En la actualidad, los cuidados de enfermería han experimentado un significativo desarrollo, marcado por la implementación de procedimientos estandarizados, protocolos clínicos y planes de cuidado. Esta estructuración no solo ha optimizado la calidad del servicio proporcionado, sino que también ha contribuido a la homogeneización de prácticas a nivel global, garantizando estándares de atención consistentes.
La profesionalización de los cuidados de enfermería ha surgido como una necesidad imperativa en todos los ámbitos de la salud, abarcando desde la promoción de la salud hasta el tratamiento y la prevención de enfermedades. Los enfermeros y enfermeras, como profesionales altamente capacitados, desempeñan un papel esencial en la gestión integral de la salud, colaborando estrechamente con otros miembros del equipo médico para brindar atención holística y centrada en el paciente.
Es crucial reconocer que la evolución de los cuidados no se limita únicamente a aspectos técnicos y procedimentales, sino que también abarca una filosofía subyacente.
La organización de los recursos humanos en los servicios sanitarios no solo implica una gestión eficiente, sino que también incorpora una perspectiva filosófica de los cuidados.
Además, la incorporación de la tecnología de la información en los cuidados de enfermería ha sido un componente clave en la evolución contemporánea. Los sistemas electrónicos de registros de salud y otras herramientas digitales han mejorado la eficiencia en la documentación, facilitando el seguimiento de la atención, la toma de decisiones clínicas y la comunicación interprofesional.